Gent - Patiëntenparticipatie
Empowerment van patiënten en mantelzorgers is een centraal gegeven in de missie en visie van AZ Maria Middelares. Een positieve patiëntenbeleving ontstaat door empowerment en participatie. Inzetten op zelfregie, met garantie van de zorgcontinuïteit, draagt bij tot kwaliteitszekere en patiëntgerichte zorg.
Empowerment betekent letterlijk het versterken van de draagkracht, waardoor patiënt en mantelzorger in staat zijn om als regisseur van de eigen zorg te fungeren.
Empowerment gaat uit van het vermogen van mensen om hun leven vorm en betekenis te geven. Het gaat uit van volwaardig burgerschap en heeft een bijzondere aandacht voor maatschappelijk kwetsbare groepen. Participatie en empowerment zijn onlosmakelijk aan elkaar verbonden.
Empowerment van de patiënt is een veelzijdig proces waardoor mensen meer controle krijgen over beslissingen die hun gezondheid beïnvloeden. Het situeert zich over het hele zorgparcours van de patiënt en zijn omgeving.
In AZ Maria Middelares trachten we mensen op verschillende manieren te empoweren.
- Empowerment als een constante in de begeleiding
- Toepassing van de participatieladder
- Samenwerking met patiëntenorganisaties
- Samenwerking met ervaringsdeskundigen
Empowerment als een constante in de begeleiding
Empowerment als een constante in de begeleidingIn de hulpverlening nemen we beslissingen die iemands leven raken: we beïnvloeden iemands leven of bepalen het soms. Participatie is een proces waarin die beslissingen gedeeld worden. Dit proces kan je vanuit verschillende hoeken bekijken. De dialoog met de patiënt is steeds het vertrekpunt. Doelstelling is patiënt meer te betrekken in zijn behandelkeuze en de outcome die voor hem/haar relevant zijn. Dit zal gebeuren aan de hand van geschikte tools op maat.
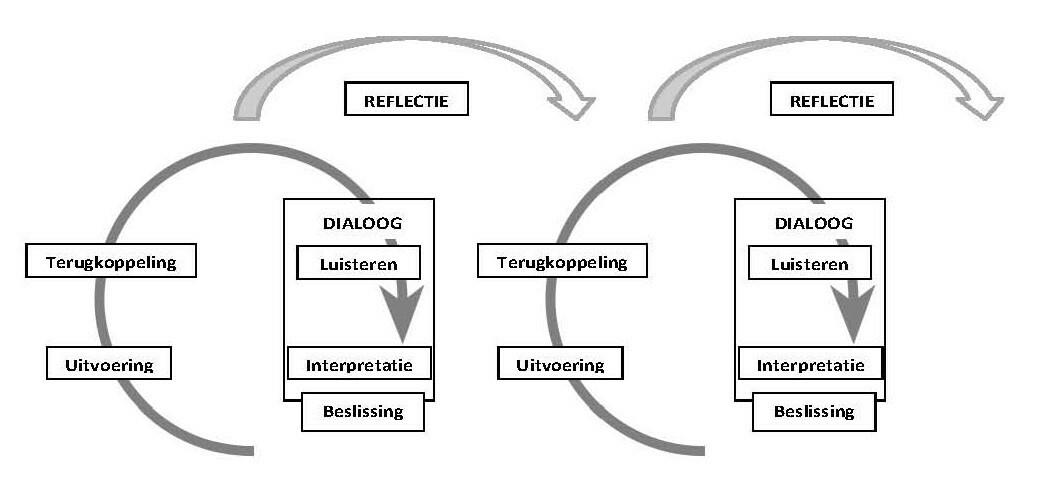
- Empowerment is een denk- en handelingskader dat zowel onze manier van kijken als ons handelen beïnvloedt. Participatie is een vast gegeven in de houding en visie van de gezondheidswerkers geworden. Het is minder een doelstelling, dan wel een onderdeel van ons handelen om kwaliteitsvolle, patiëntgerichte zorg te realiseren. Gezondheidsmedewerkers worden opgeleid om de patiënt als partner in de zorg en behandeling te benaderen en in het vinden van de juiste balans tussen afhankelijkheid en zelfstandigheid.
- Health literacy vormt hierin een belangrijk concept. We verwachten dat iedereen een actieve rol opneemt in de zorg voor zijn eigen gezondheid en ziekte. Toch hebben veel mensen moeite om zelf die regie te voeren. Het ontbreekt hen aan kennis en vaardigheden om met gezondheidsinformatie om te gaan, de juiste keuzes te maken en of hun eigen zorg in handen te nemen. 33% (healthybelgium.be) van de Belgische bevolking heeft een lagere gezondheidsgeletterdheid. Als organisatie houden we hier rekening mee:
- Onze website, folders, georganiseerde infosessies, boodschappen op sociale media… worden aangepast aan het doelpubliek en bijgestuurd op basis van hun feedback.
- Onze zorgprofessionals ondersteunen mensen in het maken van gepaste gezondheidskeuzes door hen de juiste informatie aan te reiken en hen te motiveren.
- In het ziekenhuis wordt al gewerkt met methodieken die empowerment ondersteunen. Zo zetten we in op een maximale benutting en versterking van de competenties van patiënten en op de opbouw van een sociale steunstructuur voor informele steun, met zo weinig mogelijk professionele hulp. Als eerste stap in de begeleiding maken we een overzicht van de capaciteiten en behoeften van een patiënt. Als we alle kennis, kwaliteiten en kracht benutten die voorhanden zijn, leidt dit tot meer zorg op maat en kwaliteit van leven.
- Onze gezondheidsmedewerkers hanteren methodieken van empowerment en krachtwerk die mensen helpen om hun vermogen aan te wakkeren om zelf hun bestaan te reguleren en hun regie in handen te nemen binnen de emotionele, fysieke, sociale en materiële uitdagingen van het leven. Principes als ‘er zijn’ en ‘beginnen waar de patiënt is’ vormen de basis in de begeleiding.
- Het sociaal werk heeft een bijzondere focus op de meest kwetsbaren en probeert door de hulpverlening sociale ongelijkheden in gezondheid te verminderen door de competenties, rechten en kennis van alle patiënten te versterken.
- Vanuit value based healthcare (VBHC) wordt shared decision making nagestreefd. In een interdisciplinair team zal de zorgverstrekker samen met de patiënt het behandelplan opstellen, waarbij samen doelen worden opgesteld.
- In het zorgprogramma revalidatie wordt het ICF-model gehanteerd, waarbij de zorgverstrekkers in een interdisciplinair team samen met de patiënt de doelen van de behandeling bepalen. Dit model integreert het eco-bio-psycho-sociaal model, waarbij de patiënt in zijn holistische visie benaderd wordt. Mensen worden niet herleid tot hun ziekte of kwetsbaarheid, want er is aandacht voor de gehele persoon. Het is onze doelstelling dit model ook te integreren in andere zorgprogramma’s zoals geriatrie en neurologie.
Toepassen van de participatieladder
Toepassen van de participatieladderHet is de bedoeling elke trap van de ladder te gebruiken. Niet iedereen en niet in elke situatie zal of dient men de hoogste trap te bereiken. Dit moet situationeel bekeken worden.
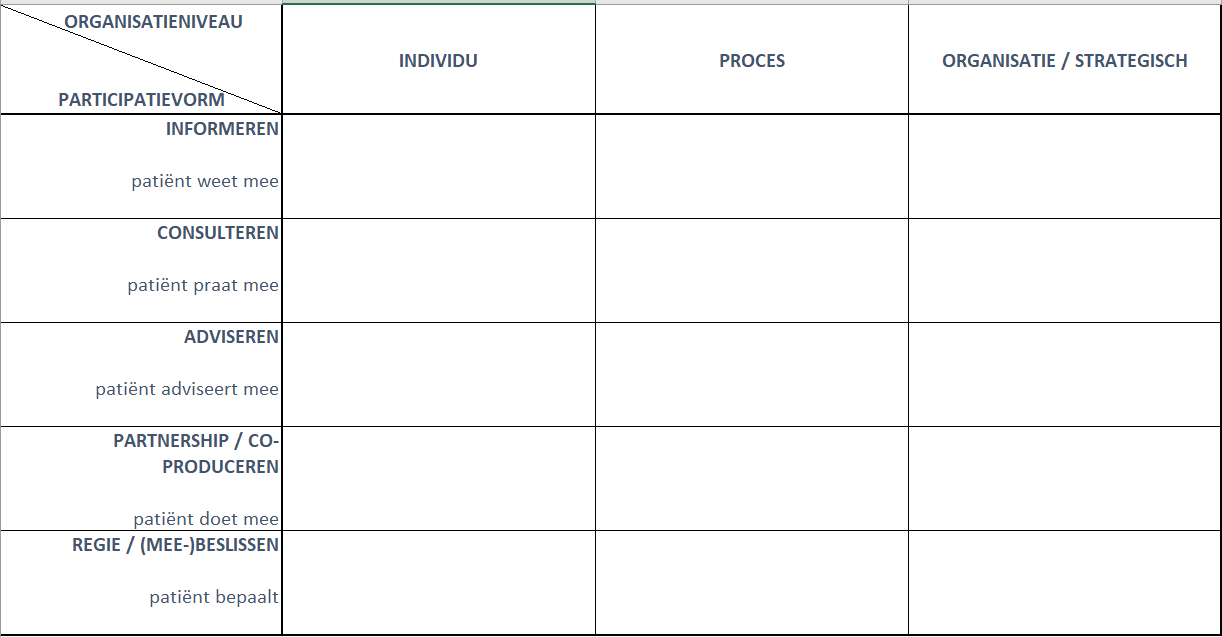
Het bevorderen van empowerment veronderstelt een goede werkrelatie met de patiënt, waarbinnen er vertrouwen is.
Zowel op individueel als op procesmatig en organisatorisch niveau ondernemen we verschillende acties opdat de patiënt/mantelzorger meer betrokken wordt als partner in het zorg- en behandelproces.
- Aan de hand van mondelinge informatie, folders, de website, audiovisuele kanalen en sociale media worden patiënten/mantelzorgers geëduceerd. Het is de bedoeling dat ook de patiënt/mantelzorger de gezondheidswerker mee vormt en zelf ook meebeslist in het behandel- en zorgproces. We beogen ook een grotere therapietrouw door gedeelde besluitvorming en verhoogde participatie.
- Heden bestaan er intern al verschillende programma’s waarbij de patiënt of mantelzorger betrokken worden als partner in de zorg: dementie en nu, Cognufit!, opstarten van vroegtijdige zorgplanning, revalidatieprogramma’s, verpleegkundige spreekuren in de oncologie …
- Participatie verhoogt de effectiviteit, efficiëntie en kwaliteit van de hulpverlening. Via VBHC zetten we erop in de patiëntenuitkomsten te verbeteren via het opvolgen van PROMS en PREMS. Daarbij wordt systematisch en via verschillende kanalen gepeild naar de ervaringen van patiënten en mantelzorgers tijdens het volledige zorg- en behandelproces, waarbij de continuïteit van zorg een centraal gegeven is. Van hieruit worden verbeteracties bepaald en het zorg en behandelproces geoptimaliseerd.
Samenwerking met patiëntenorganisaties
Samenwerking met patiëntenorganisatiesWerken met patiëntenorganisaties stimuleert de therapietrouwheid en participatie van patiënten. Patiëntenorganisaties helpen tevens het beleid en de kwaliteit van de zorg te verbeteren.
- We streven naar samenwerking met specifieke patiëntenorganisaties voor bepaalde chronische pathologie zoals CVA, MS, Coeliakie, nierdialyse, dementie, oncologie, gezichtsproblematiek … die evidence based zijn. De selectie dient doordacht te gebeuren, o.m. aangezien er soms verschillende patiëntenverenigingen bestaan voor dezelfde aandoening. Na diagnosestelling in het ziekenhuis informeert de zorgprofessional de patiënt over de specifieke patiëntenorganisatie. De patiënt kan vervolgens vrijblijvend contact leggen en krijgt in dat geval vanuit het ziekenhuis een contactpersoon aangereikt. Op die wijze streven wij naar zorgcontinuïteit na ontslag uit het ziekenhuis.
- Patiëntenorganisaties waarmee wij samenwerken kunnen een beroep doen op de expertise in het ziekenhuis bij studiemomenten en informatie krijgen over ons aanbod.
- Het ziekenhuis kan ook beroep doen op de patiëntenorganisatie (bv. spreker voor opleidingen, vormingen, infosessies …).
Samenwerking met ervaringsdeskundigen
Samenwerking met ervaringsdeskundigenDe inbreng van de patiënt en ervaringskennis leidt tot gezamenlijke plannen van patiënten en gezondheidsmedewerkers, waardoor betere zorg tot stand komt. Soms zit het in kleine dingen, soms in grote.
De integratie van ervaringsdeskundigen kan een meerwaarde betekenen in het zorg- en behandelproces. Vanuit hun ervaring kunnen ze de zelfregie bij de patiënten verhogen. De ervaringsdeskundige is complementair met de zorgprofessional. Er kunnen verschillende types van patiënten onderscheiden worden die elk vanuit hun rol (patiënt als getuige van een proces, als expert na een lang traject, als vrijwilliger in een organisatie …) op een andere manier zullen participeren aan de zorg.
- De keuze van ervaringsdeskundigen en het integreren ervan in het team gebeurt best met ondersteuning van een externe organisatie die hierin gespecialiseerd is, zoals Trefpunt/zelfhulp.
- Er wordt ruimte gecreëerd om de zieke zorgprofessional vanuit zijn ervaring op te laten komen voor de patiënte belangen die eenzelfde traject lopen, zodat zij invloed kunnen uitoefenen op het zorgproces. Het voordeel van deze bevraging is dat de geloofwaardigheid bij andere gezondheidswerkers groot is, al is er wel het risico op een ietwat vertekend beeld. In AZ Maria Middelares nodigt de directie de medewerkers die opgenomen werden drie keer per jaar uit om hun ervaringen te delen.
Contact
ContactHeb je een vraag of wens je meer informatie? Neem dan contact op met Marc Vankerkhoven. Dat kan van maandag tot en met vrijdag tussen 9 en 17 uur.
Iets fout of onduidelijk op deze pagina? Meld het.



